Hiểu đúng về Đái tháo đường và Hội chứng ngưng thở khi ngủ
Hội chứng ngưng thở khi ngủ tắc nghẽn (Obstructive Sleep Apnea - OSA) và bệnh đái tháo đường là hai tình trạng sức khỏe phổ biến toàn cầu, ảnh hưởng nghiêm trọng đến chất lượng cuộc sống và sức khỏe lâu dài của hàng triệu người. Điều đáng chú ý là hai bệnh lý này thường có mối liên hệ chặt chẽ và tác động qua lại lẫn nhau. [6].
1. Hội chứng ngưng thở khi ngủ tắc nghẽn (Obstructive Sleep Apnea - OSA) là gì?
1.1. Định nghĩa và các dạng ngưng thở khi ngủ
Ngưng thở khi ngủ là một rối loạn đặc trưng bởi các đợt ngừng thở hoặc giảm thông khí lặp đi lặp lại trong khi ngủ. Các đợt này có thể kéo dài hơn 10 giây, dẫn đến giảm nồng độ oxy trong máu và làm gián đoạn giấc ngủ [6]. Có ba dạng chính của hội chứng ngưng thở khi ngủ:
Ngưng thở khi ngủ do tắc nghẽn (Obstructive Sleep Apnea - OSA): Là dạng phổ biến nhất, xảy ra khi đường hô hấp trên bị tắc nghẽn một phần hoặc hoàn toàn trong khi ngủ. Tình trạng này có thể do lưỡi, các mô mềm ở thành sau họng quá to (như amidan phì đại), hoặc các bất thường về cấu trúc xương hàm, tắc nghẽn mũi [6].
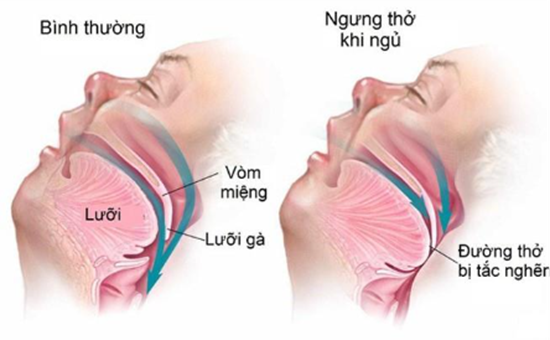
Ngưng thở khi ngủ do nguyên nhân thần kinh trung ương (Central Sleep Apnea - CSA): Xảy ra khi não không gửi được tín hiệu phù hợp đến các cơ hô hấp để điều khiển nhịp thở, thường gặp trong trường hợp người bệnh bị tổn thương não.
Ngưng thở khi ngủ hỗn hợp
1.2. Triệu chứng của OSA là gì?
Vì các triệu chứng của OSA thường xảy ra trong khi ngủ, nhiều người bệnh không tự nhận biết được tình trạng của mình. Thay vào đó, người thân thường là người đầu tiên phát hiện ra các dấu hiệu này [6]. Các triệu chứng phổ biến bao gồm:
Ngáy to, không đều và có lúc im bặt như ngừng thở (do người nhà kể lại) [6].
Thở hổn hển hoặc thở gấp trong khi ngủ [6].
Thức giấc đột ngột với cảm giác nghẹt thở hoặc thiếu oxy, thậm chí bật dậy trong đêm vì ngộp thở [6].
Buồn ngủ quá mức vào ban ngày, ngủ gật trong các hoạt động thường ngày (làm việc, lái xe) [6].
Đau đầu vào buổi sáng [6].
Mất khả năng tập trung, giảm trí nhớ, dễ cáu gắt, mệt mỏi, trầm cảm hoặc thay đổi tâm trạng [6].
Nếu không được chẩn đoán và điều trị kịp thời, OSA có thể dẫn đến nhiều hậu quả nghiêm trọng cho sức khỏe, bao gồm tăng huyết áp, rối loạn chuyển hóa, đề kháng insulin, tăng đường huyết, rối loạn nhịp tim, cơn đau thắt ngực, nhồi máu cơ tim, tai biến mạch máu não và thậm chí đột tử trong đêm [4, 6]. Ngoài ra, nó còn ảnh hưởng đến chất lượng cuộc sống, giảm hiệu suất làm việc và tăng nguy cơ tai nạn do buồn ngủ ban ngày.
2. Mối liên hệ giữa Đái tháo đường và OSA
2.1. Tỷ lệ mắc và mối quan hệ hai chiều
Mối liên hệ giữa đái tháo đường và OSA là một mối quan hệ hai chiều phức tạp. Thống kê cho thấy, cứ 3 người trưởng thành mắc đái tháo đường típ 2 thì có 1 người bị ngưng thở khi ngủ. Ngược lại, những người mắc OSA cũng có nguy cơ cao bị rối loạn chuyển hóa và phát triển bệnh đái tháo đường [6].
2.2. Đối tượng nguy cơ và yếu tố liên quan
Một số yếu tố nguy cơ chung làm tăng khả năng mắc cả đái tháo đường và OSA bao gồm:
Béo phì: lượng mỡ được phân bố nhiều xung quanh khu vực đường hô hấp trên dẫn tới hẹp đường thở, góp phần làm tăng chèn ép đường thở khi ngủ gây ra OSA [6].
Giới tính nam và tuổi trên 40: Nguy cơ mắc OSA tăng lên theo tuổi [6].
Bất thường cấu trúc đường hô hấp trên: Phì đại amiđan, hàm nhỏ, hàm lùi sau, lưỡi quá to, hoặc tắc nghẽn mũi có thể gây tắc nghẽn đường thở [6].
Hút thuốc lá và nghiện rượu: Các yếu tố này làm tăng tình trạng viêm và giãn cơ vùng họng, góp phần gây OSA [6].
Sử dụng thuốc an thần, gây nghiện: Có thể làm giãn cơ và ức chế trung tâm hô hấp [6].
Thay đổi nội tiết: Đặc biệt là trong thời kỳ mãn kinh ở phụ nữ [6].
2.3. Tác động của OSA lên kiểm soát đường huyết
Ở những người mắc đái tháo đường, sự hiện diện của OSA thường làm cho việc kiểm soát đường huyết trở nên khó khăn hơn. Các đợt giảm oxy máu và gián đoạn giấc ngủ làm tăng nồng độ hormone stress, dẫn đến đường huyết tăng cao vào ban đêm và sáng sớm, đồng thời làm giảm hiệu quả của các loại thuốc điều trị đái tháo đường [2, 5].
3. Khi nào cần đi khám và tầm soát?
Việc nhận biết sớm các dấu hiệu và tầm soát định kỳ là chìa khóa để quản lý hiệu quả cả đái tháo đường và OSA.
3.1. Dấu hiệu cảnh báo
Dấu hiệu cảnh báo OSA ở người đái tháo đường: Nếu bạn đang mắc đái tháo đường và có các dấu hiệu như ngáy to và thường xuyên, buồn ngủ hoặc mệt mỏi quá mức vào ban ngày, khó tập trung, đau đầu vào buổi sáng, hoặc khó kiểm soát đường huyết dù đã tuân thủ điều trị, hãy tham khảo ý kiến bác sĩ để được tầm soát OSA.
Dấu hiệu cảnh báo đái tháo đường ở người có OSA: Nếu bạn đã được chẩn đoán mắc OSA và có các dấu hiệu như khát nước nhiều, đi tiểu nhiều, sụt cân không rõ nguyên nhân, mờ mắt, hoặc tê bì/ngứa ran ở bàn tay, bàn chân, cần kiểm tra đường huyết để tầm soát đái tháo đường, đặc biệt trên người bệnh có yếu tố nguy cơ như béo phì, tiền căn gia đình,....
3.2. Khuyến nghị tầm soát
Các tổ chức y tế khuyến nghị tầm soát OSA ở tất cả bệnh nhân đái tháo đường típ 2, đặc biệt là những người có chỉ số khối cơ thể (BMI) cao, tăng huyết áp hoặc có các triệu chứng gợi ý OSA. Ngược lại, những người được chẩn đoán mắc OSA cũng nên được tầm soát đái tháo đường, đặc biệt là nếu họ có các yếu tố nguy cơ khác.
4. Chẩn đoán Hội chứng ngưng thở khi ngủ (OSA)
4.1. Các thang điểm sàng lọc
Để tầm soát nguy cơ mắc OSA ban đầu, bác sĩ có thể sử dụng các bảng câu hỏi hoặc thang điểm sàng lọc được công nhận rộng rãi:
Thang điểm buồn ngủ Epworth (Epworth Sleepiness Scale - ESS): Đánh giá mức độ buồn ngủ ban ngày của một người trong các tình huống khác nhau.
Bảng câu hỏi STOP-BANG: Đánh giá các yếu tố nguy cơ như ngáy, mệt mỏi, ngưng thở được chứng kiến, huyết áp cao, BMI, tuổi, chu vi vòng cổ và giới tính. Các thang điểm này giúp xác định những người có nguy cơ cao cần được thăm khám chuyên sâu hơn.
4.2. Đo đa ký giấc ngủ
Tiêu chuẩn vàng để chẩn đoán xác định OSA là đo đa ký giấc ngủ. Đa ký giấc ngủ theo dõi nhiều thông số trong suốt đêm ngủ của bệnh nhân, bao gồm hoạt động điện não, điện cơ, điện tâm đồ, mức độ bão hòa oxy trong máu (SpO2), lưu lượng khí thở và chuyển động của lồng ngực/bụng. Dựa trên kết quả, bác sĩ sẽ xác định chỉ số ngưng thở-giảm thở (Apnea-Hypopnea Index - AHI), là số lần ngưng thở hoặc giảm thở mỗi giờ ngủ, để phân loại mức độ nặng của OSA.
5. Điều trị và quản lý Đái tháo đường kèm OSA
Việc điều trị hiệu quả cả hai bệnh lý là cần thiết để cải thiện sức khỏe tổng thể và ngăn ngừa biến chứng.
5.1. Nguyên tắc điều trị chung
Nguyên tắc điều trị là tiếp cận toàn diện, cá thể hóa và phối hợp giữa các chuyên khoa (nội tiết, hô hấp, tai mũi họng). Mục tiêu là kiểm soát đường huyết tối ưu, cải thiện chất lượng giấc ngủ, giảm các đợt ngưng thở và giảm oxy máu.
5.2. Điều trị OSA
Hiện tại, không có thuốc đặc hiệu để điều trị hội chứng ngưng thở khi ngủ.
Thay đổi lối sống:
Giảm cân: Giảm cân, dù chỉ 5-10% trọng lượng cơ thể, có thể cải thiện đáng kể tình trạng OSA và kiểm soát đường huyết, đặc biệt ở người béo phì [6].
Thay đổi tư thế ngủ: Nằm nghiêng khi ngủ thay vì nằm ngửa có thể giúp giữ đường thở mở hơn [6].
Tránh rượu bia và thuốc an thần: Những chất này có thể làm giãn cơ vùng họng và ức chế trung tâm hô hấp, làm nặng thêm OSA [6].
Ngừng hút thuốc: Hút thuốc lá gây viêm và phù nề đường hô hấp trên.
Thiết bị áp lực dương liên tục đường thở (CPAP):
Đây là phương pháp điều trị hiệu quả nhất cho OSA mức độ trung bình đến nặng. Máy CPAP sẽ thổi không khí (có hoặc không có oxy) từ máy nén vào trong mặt nạ mà bệnh nhân đang đeo vừa vặn trên mũi hoặc miệng trong khi ngủ. Luồng không khí sẽ hoạt động như một thanh nẹp để giữ cho đường thở không bị hẹp lại, ngăn ngừa sự tắc nghẽn là nguyên nhân có thể dẫn đến tình trạng ngưng thở. Khi sử dụng máy CPAP thì tình trạng ngáy cũng sẽ giảm đi rất nhiều. Việc sử dụng CPAP đều đặn có thể cải thiện chất lượng giấc ngủ, giảm buồn ngủ ban ngày và có thể giúp cải thiện kiểm soát đường huyết [6].
Các phương pháp khác:
Thiết bị đẩy hàm dưới: Là các dụng cụ chỉnh nha được thiết kế để giữ hàm dưới và lưỡi về phía trước, giúp mở rộng đường thở.
Phẫu thuật: Trong một số trường hợp, phẫu thuật có thể là một sự lựa chọn nếu bệnh nhân không thể dùng máy thở đều đặn và hợp lý. Một ca phẫu thuật điều trị có thể bao gồm thay đổi vị trí của đường không khí đi qua trong mũi hoặc cắt bỏ amiđan [6].
5.3. Phối hợp quản lý đái tháo đường và tác động của điều trị OSA lên đường huyết
Bệnh nhân cần tuân thủ phác đồ điều trị đái tháo đường của bác sĩ, bao gồm chế độ ăn, tập luyện và dùng thuốc. Điều trị hiệu quả OSA, đặc biệt bằng CPAP, có thể cải thiện đáng kể khả năng kiểm soát đường huyết ở bệnh nhân đái tháo đường. Khi tình trạng ngưng thở và giảm oxy máu được khắc phục, phản ứng stress của cơ thể giảm, giúp cải thiện độ nhạy insulin và ổn định đường huyết [6].
6. Biến chứng nguy hiểm
Nếu đái tháo đường và OSA không được quản lý tốt, các biến chứng có thể trở nên nghiêm trọng và đe dọa tính mạng.
Biến chứng tim mạch: Tăng nguy cơ mắc bệnh mạch vành, suy tim, đột quỵ, rối loạn nhịp tim. Mối liên hệ giữa OSA và đái tháo đường làm tăng nguy cơ xơ vữa động mạch và các bệnh tim mạch [4, 6].
Ảnh hưởng đến chất lượng cuộc sống: Giảm năng suất lao động và học tập, ảnh hưởng đến các mối quan hệ cá nhân, tăng nguy cơ tai nạn do buồn ngủ, và có thể dẫn đến tâm lý căng thẳng, lo âu, trầm cảm.
6.1. Duy trì lối sống lành mạnh
Duy trì cân nặng hợp lý: Đây là lời khuyên quan trọng hàng đầu cho cả hai bệnh. Giảm cân thông qua chế độ ăn uống và tập luyện giúp cải thiện tình trạng kháng insulin và giảm tắc nghẽn đường thở [6].
Chế độ ăn uống khoa học: Ưu tiên thực phẩm toàn phần: rau xanh, trái cây, ngũ cốc nguyên hạt, protein nạc. Hạn chế đường, chất béo bão hòa, thực phẩm chế biến sẵn.
Tập luyện thể chất đều đặn: Ít nhất 150 phút tập thể dục cường độ vừa phải mỗi tuần giúp cải thiện độ nhạy insulin, giảm cân và tăng cường sức khỏe tim mạch [6].
Hạn chế rượu bia, ngừng hút thuốc: Rượu bia và thuốc lá đều có hại cho sức khỏe tổng thể và làm trầm trọng thêm OSA [6].
7. Câu hỏi thường gặp (FAQ)
OSA có thể gây ra bệnh đái tháo đường không? Có, OSA có thể làm tăng nguy cơ mắc đái tháo đường típ 2 thông qua cơ chế kháng insulin, rối loạn chuyển hóa glucose và tình trạng viêm toàn thân do các đợt giảm oxy máu và gián đoạn giấc ngủ lặp đi lặp lại [1, 2, 3].
Điều trị OSA có giúp cải thiện kiểm soát đường huyết không? Chắc chắn rồi. Việc điều trị hiệu quả OSA, đặc biệt bằng CPAP, có thể cải thiện đáng kể khả năng kiểm soát đường huyết ở bệnh nhân đái tháo đường bằng cách giảm phản ứng stress của cơ thể và cải thiện độ nhạy insulin [6].
Những thay đổi lối sống nào có thể giúp cải thiện cả hai tình trạng? Giảm cân, duy trì chế độ ăn uống lành mạnh, tập luyện thể chất đều đặn, tránh rượu bia và ngừng hút thuốc là những thay đổi lối sống quan trọng có thể giúp cải thiện đồng thời cả đái tháo đường và OSA [6].
Tôi cần làm gì nếu nghi ngờ mình mắc cả đái tháo đường và OSA? Bạn nên tham khảo ý kiến bác sĩ ngay lập tức. Bác sĩ sẽ tiến hành thăm khám, đánh giá các triệu chứng và chỉ định các xét nghiệm cần thiết (như xét nghiệm đường huyết, nghiên cứu giấc ngủ đa ký) để chẩn đoán chính xác và đưa ra kế hoạch điều trị phù hợp.
Các phương pháp điều trị chính cho hội chứng ngưng thở khi ngủ là gì? Các phương pháp điều trị chính bao gồm thay đổi lối sống (giảm cân, thay đổi tư thế ngủ, tránh rượu bia), sử dụng thiết bị áp lực dương liên tục đường thở (CPAP), thiết bị đẩy hàm dưới và trong một số trường hợp là phẫu thuật. Tuy nhiên bạn phải đến gặp bác sĩ tư vấn và đưa ra phương pháp điều trị thích hợp nhé [6].
8. Thông tin kiểm duyệt và tài liệu tham khảo
Tư vấn chuyên môn:
ThS BS. Phạm Yến Nhi - Khoa Nội tiết, Bệnh Viện Đại Học Y Dược TP. Hồ Chí Minh
Tài liệu tham khảo:
[1] Ioja, S. (2017). Obstructive sleep apnea in adults with type 1 and type 2 diabetes mellitus. PMC. https://pmc.ncbi.nlm.nih.gov/articles/PMC5574455/. Truy cập: 2025-12-06.
[2] Tahrani, A. A. (2014). Obstructive Sleep Apnoea and Type 2 Diabetes - PMC. PMC. https://pmc.ncbi.nlm.nih.gov/articles/PMC5983096/. Truy cập: 2025-12-06.
[3] Yu, Z. (2021). Association between Obstructive Sleep Apnea and Type 2 Diabetes Mellitus. PMC. https://pmc.ncbi.nlm.nih.gov/articles/PMC8497107/. Truy cập: 2025-12-06.
[4] Wang, X. (2025). Association between obstructive sleep apnea hypopnea syndrome and arteriosclerosis in type 2 diabetes mellitus. PMC. https://pmc.ncbi.nlm.nih.gov/articles/PMC11860091/. Truy cập: 2025-12-06.
[5] (2025). Exploring the Link Between Obstructive Sleep Apnea and Diabetes. PMC. https://pmc.ncbi.nlm.nih.gov/articles/PMC12467809/. Truy cập: 2025-12-06.
[6] Bệnh Đái Tháo Đường Và Hội Chứng Ngưng Thở Khi Ngủ. noitiet.umc.edu.vn. https://noitiet.umc.edu.vn/benh-dai-thao-duong-va-hoi-chung-ngung-tho-khi-ngu.html. Truy cập: 2025-12-06.
[7] Epstein, L. J., Kristo, D., Strollo, P. J., Jr, Friedman, K., Malhotra, N. S., Olson, E. J., … American Academy of Sleep Medicine. (2009). Clinical guideline for the evaluation, management and long-term care of obstructive sleep apnea in adults. Journal of clinical sleep medicine : JCSM : official publication of the American Academy of Sleep Medicine, 5(3), 263–276. Truy cập: 2025-12-06.
[8] Netzer, N. C., Stoohs, R. A., Netzer, C. M., Clark, K., & Strohl, K. P. (1999). Using the Berlin Questionnaire to identify patients at risk for sleep apnea syndrome. Annals of internal medicine, 131(7), 485–491. Truy cập: 2025-12-06.
Thông tin trên chỉ phục vụ mục đích tham khảo, không mang tính chất khuyến nghị. Vui lòng liên hệ bác sĩ để được tham vấn chi tiết.

