Thang điểm Kudo và độ sâu xâm lấn (sm) trong chẩn đoán ung thư sớm u tuyến không cuống
Ung thư đại trực tràng là một trong những bệnh lý phổ biến, nhưng nếu được phát hiện sớm, tỷ lệ chữa khỏi rất cao. Để đạt được điều này, việc chẩn đoán chính xác các tổn thương tiền ung thư và ung thư giai đoạn sớm là vô cùng quan trọng. Trong đó, u tuyến không cuống (non-pedunculated adenomas) là những tổn thương phẳng hoặc dẹt trên niêm mạc đại trực tràng, tiềm ẩn nguy cơ cao tiến triển thành ung thư. Thang điểm Kudo, một hệ thống phân loại hình ảnh hố tuyến qua nội soi phóng đại, cùng với việc xác định độ sâu xâm lấn (sm), đóng vai trò then chốt giúp bác sĩ đưa ra quyết định điều trị kịp thời và hiệu quả.
1. U tuyến không cuống và nguy cơ ung thư
U tuyến không cuống là các tổn thương tân sinh ở đại trực tràng có hình thái phẳng hoặc dẹt, không có cuống rõ rệt nhô lên khỏi niêm mạc [1]. Do đặc điểm này, chúng có thể khó phát hiện hơn so với các polyp có cuống. Tuy nhiên, các u tuyến không cuống lại tiềm ẩn nguy cơ cao chứa các tế bào loạn sản mức độ nặng hoặc ung thư xâm lấn, đặc biệt là các tổn thương dạng lõm xuống [1]. Vì vậy, việc đánh giá chính xác bản chất của chúng là rất cần thiết.
2. Thang điểm Kudo: Nhận diện "hố tuyến" để chẩn đoán sớm
Thang điểm Kudo, hay phân loại hình ảnh hố tuyến (Pit Pattern Classification), là một hệ thống chẩn đoán dùng trong nội soi phóng đại để quan sát cấu trúc vi mô của bề mặt niêm mạc đại trực tràng [2]. "Hố tuyến" là những lỗ nhỏ trên bề mặt niêm mạc. Sự thay đổi về hình dạng, kích thước và sự sắp xếp của các hố tuyến này có thể chỉ ra sự hiện diện của các tổn thương tân sinh (tiền ung thư hoặc ung thư) [2].
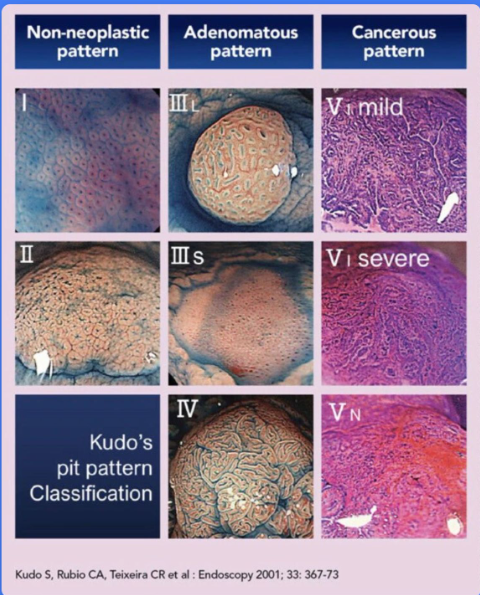
Các loại Pit Pattern Kudo và ý nghĩa của chúng:
Loại I và II: Thường là niêm mạc bình thường hoặc polyp tăng sản/viêm (lành tính) [2].
Loại III-S, III-L, IV: Gợi ý tổn thương tân sinh (u tuyến), có thể loạn sản nặng hoặc ung thư biểu mô tại chỗ [2, 3].
Loại V-I (Irregular Pit Pattern): Hố tuyến không đều, biến dạng. Thường gợi ý ung thư xâm lấn nông (sm1) [2, 4].
Loại V-N (Non-structured Pit Pattern): Hoàn toàn mất cấu trúc hố tuyến, bề mặt gồ ghề/loét. Đây là dấu hiệu mạnh mẽ của ung thư xâm lấn sâu (sm2 hoặc sm3) [2, 4].
3. Hiểu về độ sâu xâm lấn (sm): Yếu tố quyết định điều trị
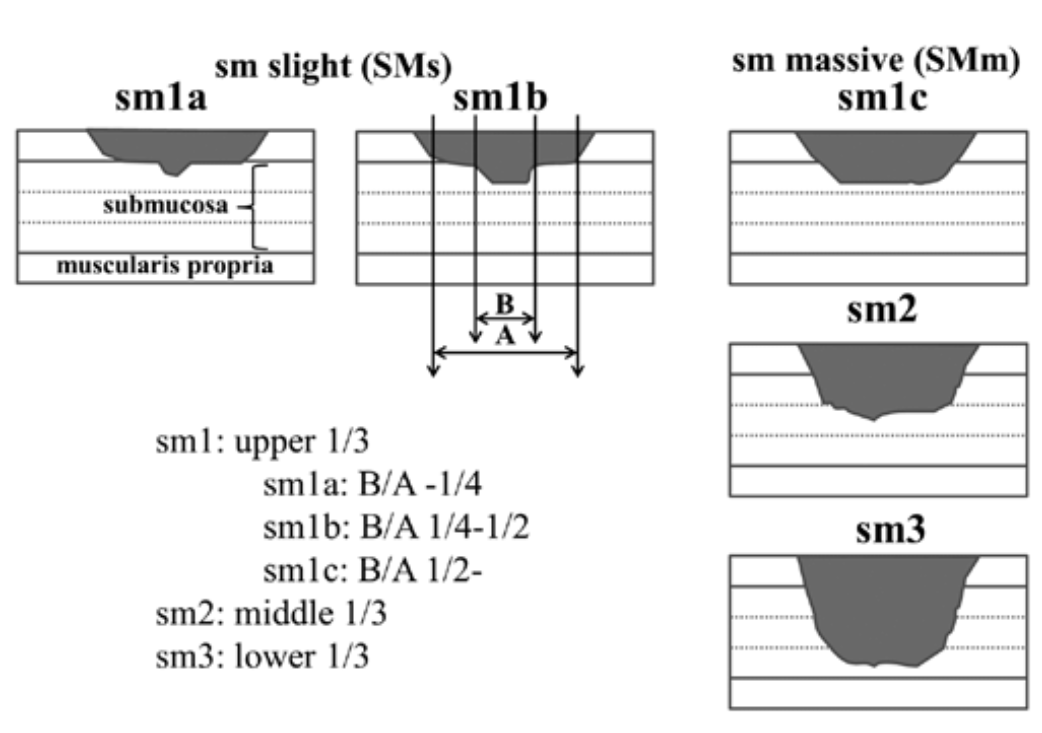
Độ sâu xâm lấn dưới niêm mạc (submucosal invasion - sm) là một yếu tố quan trọng để đánh giá nguy cơ di căn và lựa chọn phương pháp điều trị. Đây là kết quả được xác định sau khi làm giải phẫu bệnh mẫu mô tổn thương.
sm1 (Xâm lấn nông): Ung thư xâm lấn <1000 µm (1mm) vào lớp dưới niêm mạc [4, 5]. Các tổn thương sm1 có tỷ lệ di căn hạch bạch huyết rất thấp, do đó thường có thể được điều trị hiệu quả bằng các phương pháp nội soi [5, 6].
sm2 (Xâm lấn trung bình): Ung thư xâm lấn từ 1000 µm đến 2000 µm vào lớp dưới niêm mạc [4].
sm3 (Xâm lấn sâu): Ung thư xâm lấn >2000 µm vào lớp dưới niêm mạc [4]. Các tổn thương sm2 và sm3 có nguy cơ di căn hạch bạch huyết cao hơn, thường cần phẫu thuật mở rộng để đảm bảo loại bỏ triệt để và đánh giá hạch bạch huyết [4].
Vai trò của Giải phẫu bệnh: Mặc dù thang điểm Kudo giúp dự đoán rất tốt, nhưng chẩn đoán xác định độ sâu xâm lấn (sm1, sm2, sm3) luôn cần dựa trên kết quả giải phẫu bệnh của mẫu mô được lấy ra [2]. Bác sĩ giải phẫu bệnh sẽ kiểm tra mẫu dưới kính hiển vi để xác nhận mức độ xâm lấn, đối chiếu với kết quả nội soi để đưa ra kết luận cuối cùng.
Hình đánh giá độ sâu xâm lấn.
4. Quyết định điều trị dựa trên Kudo và độ sâu xâm lấn (sm)
Dựa trên phân độ Kudo và đặc biệt là độ sâu xâm lấn (sm), bác sĩ có thể đưa ra quyết định điều trị tối ưu:
Điều trị nội soi (EMR/ESD): Các tổn thương có Pit Pattern loại III, IV hoặc V-I (ung thư xâm lấn nông sm1) thường có thể được loại bỏ hoàn toàn bằng các kỹ thuật nội soi như cắt niêm mạc qua nội soi (EMR) hoặc bóc tách dưới niêm mạc qua nội soi (ESD) [3, 7].
Phẫu thuật: Các tổn thương có Pit Pattern loại V-N (ung thư xâm lấn sâu sm2 hoặc sm3) thường cần phẫu thuật mở rộng hơn để đảm bảo loại bỏ triệt để và đánh giá hạch bạch huyết [3].
Để xác định chính xác Pit Pattern, bác sĩ thường sử dụng nội soi có chức năng phóng đại hình ảnh kết hợp với các kỹ thuật tăng cường hình ảnh như nhuộm màu (chromoendoscopy) hoặc công nghệ dải tần hẹp (NBI) [2, 8].
5. Khi nào cần đi khám bác sĩ?
Bạn nên đi khám bác sĩ ngay lập tức nếu gặp bất kỳ dấu hiệu hoặc triệu chứng nào sau đây, đặc biệt nếu chúng kéo dài hoặc trở nên tồi tệ hơn: thay đổi thói quen đi tiêu kéo dài, chảy máu từ trực tràng hoặc máu trong phân, đau bụng dai dẳng, sụt cân không giải thích được, hoặc mệt mỏi kéo dài.
Tầm soát định kỳ: Nội soi đại tràng là phương pháp hiệu quả nhất để phát hiện sớm và loại bỏ các polyp (bao gồm các u tuyến không cuống) trước khi chúng có thể phát triển thành ung thư. Các chuyên gia khuyến nghị bắt đầu tầm soát từ tuổi 45 đối với người có nguy cơ trung bình, hoặc sớm hơn nếu có tiền sử gia đình hoặc các yếu tố nguy cơ khác [9].
6. Câu hỏi thường gặp (FAQ)
Kudo loại V có nghĩa là gì? Pit Pattern loại V là dấu hiệu của ung thư xâm lấn. Cụ thể, loại V-I gợi ý ung thư xâm lấn nông (sm1), trong khi loại V-N là dấu hiệu mạnh mẽ của ung thư xâm lấn sâu (sm2 hoặc sm3) [2, 4].
Nếu u tuyến không cuống có Kudo Pit Pattern loại V thì có cần phẫu thuật không? Nếu u tuyến không cuống được phân loại là Kudo loại V, nguy cơ ung thư xâm lấn sâu (sm2 hoặc sm3) là cao, đặc biệt với loại V-N. Trong trường hợp này, phẫu thuật thường được cân nhắc để đảm bảo loại bỏ hoàn toàn khối u và đánh giá di căn hạch bạch huyết [3]. Quyết định cuối cùng sẽ do bác sĩ đưa ra dựa trên kết quả giải phẫu bệnh và tình trạng cụ thể của bệnh nhân.
Vai trò của giải phẫu bệnh trong chẩn đoán ung thư sớm là gì? Giải phẫu bệnh đóng vai trò quan trọng nhất trong việc xác định chính xác bản chất tổn thương (lành tính, tiền ung thư, hay ung thư) và đặc biệt là độ sâu xâm lấn (sm1, sm2, sm3). Đây là tiêu chuẩn vàng để đưa ra chẩn đoán xác định và quyết định phương pháp điều trị phù hợp nhất [2, 4].
7. Tài liệu tham khảo
[1] Johnson, G. G., Helewa, R., Moffatt, D. C., et al. (2023). Colorectal polyp classification and management of complex polyps for surgeon endoscopists. Can J Surg.
[2] Li, M. (2014). Kudo’s pit pattern classification for colorectal neoplasms: A meta-analysis. PubMed Central.
[3] Kudo, S. (1996). Diagnosis of colorectal tumorous lesions by magnifying endoscopy. Gastrointest Endosc.
[4] Jung, Y. (2024). Approaches and considerations in the endoscopic treatment of T1 colorectal cancer. PubMed Central.
[5] Hayashi, N., Tanaka, S., Hewett, D. G., et al. (2013). Endoscopic prediction of deep submucosal invasive carcinoma: validation of the narrow-band imaging international colorectal endoscopic (NICE) classification. Gastrointest Endosc.
[6] Mannath, J., Subramanian, V., Singh, R., et al. (2011). Polyp recurrence after endoscopic mucosal resection of sessile and flat colonic adenomas. Dig Dis Sci.
[7] Ferlitsch, M., Moss, A., Hassan, C., et al. (2017). Colorectal polypectomy and endoscopic mucosal resection (EMR): European society of gastrointestinal Endoscopy (ESGE) clinical guideline. Endoscopy.
[8] Johnson, G. G. R. J. (2023). Colorectal polyp classification and management of complex polyps for surgeon endoscopists. PubMed Central.
[9] Nikamf, T., Saito, S., Tajiri, H., et al. (2009). The evaluation of histological atypia and depth of invasion of colorectal lesions using magnified endoscopy with narrow-band imaging. Gastroenterol Endosc.
Thông tin trên chỉ phục vụ mục đích tham khảo, không mang tính chất khuyến nghị. Vui lòng liên hệ bác sĩ để được tham vấn chi tiết.

